上手に医療にかかるための “かかりつけ医”の役割 「かかりつけ医」探しの難しさ
2021.9.20|医療政策
日本は欧米諸国に比べて人口当たりの病床数が多く、新型コロナの感染者数は圧倒的に少ないにもかかわらず、病床は逼迫している状況です。マスコミが大きく取り上げたことで、国民の知るところとなりました。この問題に限らず岩盤規制と言われている医療制度の改革は長年に亘り議論されていますが、遅々として進んでいません。
日本の医療制度の特徴は、「国民皆保険」「フリーアクセス」「自由開業・標榜制」といったキーワードで説明されます。世界有数の長寿国を実現していることで、日本の医療制度は世界保健機関から高い評価を受けています。戦後から高度成長時代は、人口の増加に対応して医療機関や病床などの量を増やし、医療へのアクセスを良くすることが重要でした。ただ少子高齢化、人口減少社会になり、「量」から「質」の向上に目標をシフトする必要があるように思います。
まず国民皆保険制度は、健康保険証を持参すれば日本中のどの保険医療機関でも診てもらえるフリーアクセスになっています。その弊害として以前から問題になっているのが、患者の大病院志向です。どの医療機関を受診しても価格が同水準ならば、誰もができるだけ質の良い医療を受けたいと考えるのは当然でしょう。そのため重症・軽症にかかわらず大病院に患者が集中することで待ち時間が長くなり、重症度の高い患者の医療へのアクセスが結果的に悪くなったり、高度医療を提供するための専門医や医療機器等の医療資源が効率的に活用されていなかったりしています。
この問題を解決するためにかかりつけ医などの地域の診療所等からの紹介状を持参せずに大病院(大学病院などの「特定機能病院」と、病床数200以上の「地域医療支援病院」)で診察を受ける場合、選定療養費として初診時5,000円(歯科は3,000円)以上、再診時2,500円(歯科は1,500円)以上の特別料金を、診察料とは別に支払うことが義務付けられています。
しかしこのような対処療法では、追加のお金を払ってでも、できるだけ良い医療を受けたいと考える患者には効果はありません。一般市民が質の良い医療機関を選ぶ際の参考にするのは新聞や雑誌のランキングでしょう。手術件数などの症例数や施設体制、病院機能評価などの第三者評価の受審状況など、何らかの根拠に基づき評価されています。ランキングに掲載されているのは急性期の大病院がほとんどですので、患者の大病院志向に拍車をかける材料になっています。
厚生労働省は上手な医療のかかり方として、普段から「気軽に相談できる『かかりつけ医』をもちましょう。」と呼び掛けています。
日本医師会はかかりつけ医を「健康に関することを何でも相談でき、必要な時は専門の医療機関を紹介してくれる身近にいて頼りになる医師のこと」と定義しています。そのような信頼できるかかりつけ医をみつけることができれば、まずは近隣のかかりつけ医を受診する人は増えると思います。ただ問題なのは、下図のようにかかりつけ医をどのようにして探すかです。診療所やかかりつけ機能を果たす中小規模の病院については、ランキングはもちろんの
こと公開情報が少ないため、医療の質のより良いかかりつけ医を探すのは非常に難しそうです。
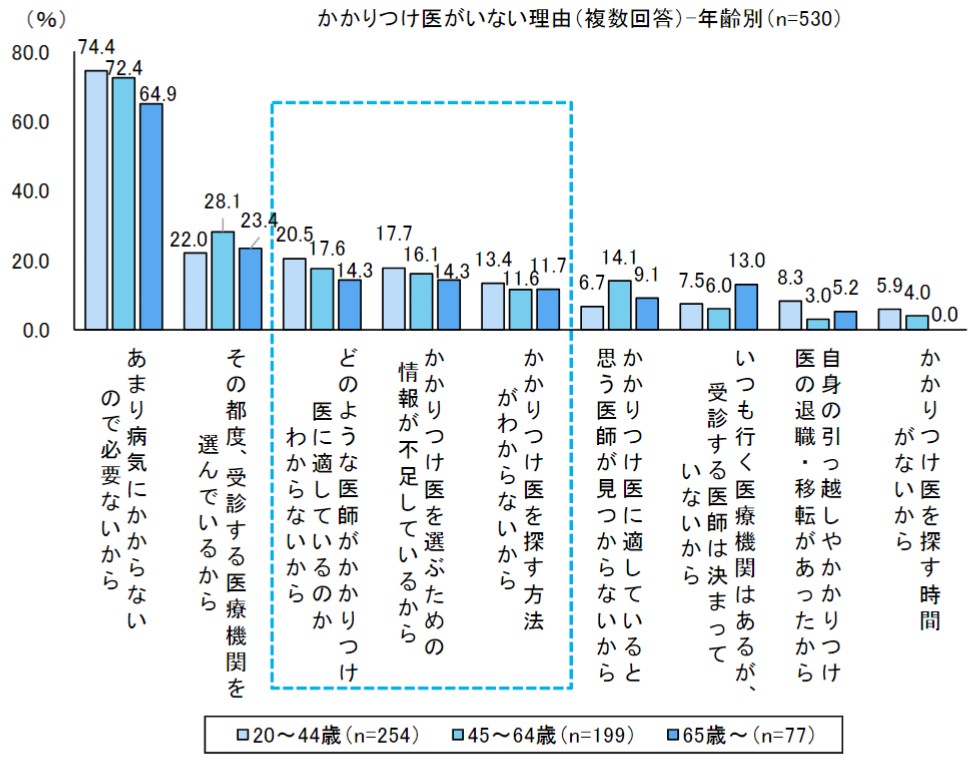
出典:公益社団法人 日本医師会「第7回 日本の医療に関する意識調査」2020年10月7日
医療の質のより良いかかりつけ医を探す難しさがある一方で、質の低そうな医師を見分けることも難しそうです。現状の制度では、医師は医師免許があれば「麻酔科」と「歯科」以外の診療科目を標榜でき、自由に決めることができます。医師免許は運転免許のような定期的な更新がないため、医師によっては診療に必要な最新の医学情報を把握せずに、効果の低い、もしくは危ない昔ながらの治療法、処方を続けているような医師がいる可能性があります。また視力や聴力等が衰えたり、認知度が多少落ちたりしても、本人が辞めない限り仕事を続けられます。そのような医師を避けたいと思っても、口コミ等の情報がなければわかりません。
フリーアクセスの弊害を解消するために、かかりつけ医をもつことを国として本気で勧めるのならば、患者としてはかかりつけ医を選ぶために以下のような支援策を講じてもらいたいと思います。
・ 標榜できる診療科について、医療の質の観点から制限を加える。
・ 総合診療専門医について、認定後に広告可能とする。
・ 健康保険組合等の保険者は、問題のある診療報酬請求を繰り返している医療機関や医師について、被保険者に公表し、必要に応じて受診制限を加える。
・ 診療所等にも病院に準じた医療の質の簡易な評価制度を導入する。
